La décision de se faire poser un implant dentaire est importante — tant d’un point de vue médical que financier. Comprendre ce que la procédure implique, comment vous préparer, à quoi vous attendre et comment se déroule la récupération vous aidera à prendre une décision éclairée et à obtenir les meilleurs résultats.
Ce guide couvre tout : de l’évaluation initiale et des contre-indications, jusqu’à ce qui se passe le jour de l’intervention et à quoi ressemble la vie avec un implant dentaire.
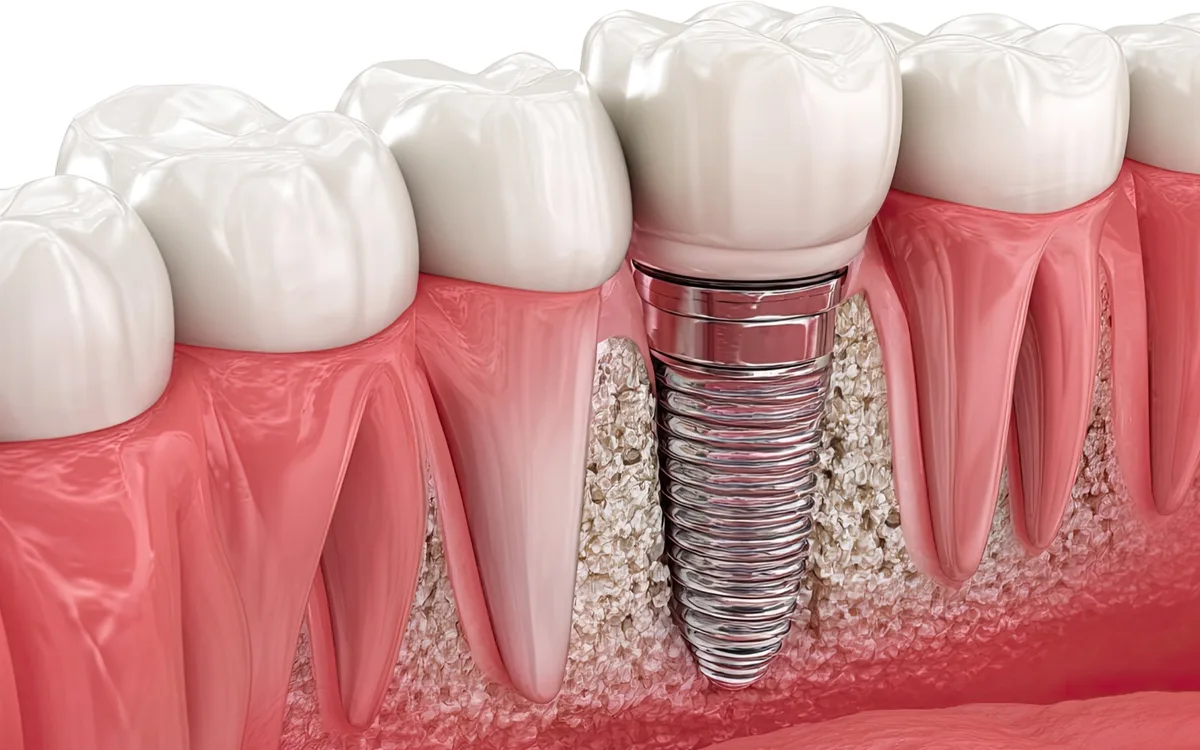
L’évaluation médicale avant l’implant
Avant toute procédure d’implantation, le médecin réalisera une évaluation complète comprenant :
L’examen clinique
- Évaluation de l’état général de la cavité buccale
- Analyse des dents restantes, de la gencive et de l’occlusion (la façon dont les dents se rencontrent)
- Évaluation de l’hygiène bucco-dentaire — une hygiène déficiente doit être corrigée avant l’implantation
- Identification des foyers d’infection (dents avec granulome, parodontite active)
Les examens d’imagerie
- Radiographie panoramique (OPG) — offre une vue d’ensemble des deux maxillaires, des sinus et des structures anatomiques importantes
- CBCT (Cone Beam CT) — tomographie 3D à faibles doses de radiation, essentielle pour la mesure précise de l’os disponible en hauteur, largeur et densité
- Le CBCT n’est pas optionnel — c’est le standard minimum de diagnostic pour la planification correcte d’un implant
Les analyses sanguines
Le médecin peut demander :
- Hémogramme complet
- Glycémie et HbA1c (pour les patients diabétiques)
- Coagulogramme (pour les patients sous traitement anticoagulant)
- Calcémie et vitamine D (dans certains cas)
L’évaluation de l’état de santé général
Informez le médecin de :
- Tous les médicaments que vous prenez
- Maladies chroniques (diabète, hypertension, maladies cardiaques, ostéoporose)
- Allergies (aux médicaments, aux métaux — bien que l’allergie au titane soit extrêmement rare)
- Le tabagisme — combien de cigarettes par jour, depuis combien d’années
- Traitements dentaires antérieurs et expériences avec l’anesthésie
Quand ne peut-on PAS poser un implant dentaire
Il existe des contre-indications absolues et relatives. Il est important de les connaître :
Contre-indications absolues
Celles-ci rendent l’implantation impossible ou extrêmement risquée :
- Radiothérapie récente dans la région de la tête et du cou — risque élevé d’ostéoradionécrose. Il est recommandé d’attendre au minimum 12 à 24 mois après la fin de la radiothérapie, avec évaluation individualisée.
- Traitement actif aux bisphosphonates intraveineux (acide zolédronique, pamidronate) — risque d’ostéonécrose maxillaire médicamenteuse (MRONJ). Les bisphosphonates oraux (pour l’ostéoporose) présentent un risque moindre, mais nécessitent une évaluation attentive.
- Maladies hématologiques sévères avec troubles majeurs de la coagulation non contrôlés
- Immunodépression sévère — patients transplantés sous immunosuppression forte, chimiothérapie active
Contre-indications relatives (gérables)
Celles-ci nécessitent une prudence supplémentaire, mais n’excluent pas automatiquement l’implantation :
- Le diabète — s’il est bien contrôlé (HbA1c < 7–8 %), le taux de réussite des implants est comparable à celui des patients non diabétiques. Le diabète non contrôlé augmente significativement le risque d’échec.
- Le tabagisme — les fumeurs ont un taux d’échec supérieur de 5 à 10 %. La réduction ou l’arrêt du tabac 2 à 4 semaines avant et après l’intervention améliore significativement le pronostic.
- Le bruxisme (grincement des dents) — ne contre-indique pas l’implant, mais nécessite le port d’une gouttière de nuit après la pose de la prothèse.
- La maladie parodontale active — doit être traitée et stabilisée avant l’implantation. La parodontite non traitée est un facteur de risque majeur de péri-implantite.
- L’os insuffisant — ce n’est pas une contre-indication, mais un problème résolvable par augmentation osseuse ou sinus lift.
Types d’implants dentaires
Implants endosseux (standard)
Ils représentent plus de 95 % des implants utilisés aujourd’hui. Ils sont insérés directement dans l’os maxillaire, ont une forme de vis et sont fabriqués en :
- Titane (le plus fréquent) — biocompatible, s’ostéointègre parfaitement, utilisé depuis plus de 50 ans
- Zircone (céramique) — option pour les patients souhaitant une solution 100 % sans métal, esthétiquement supérieur dans la zone frontale où la gencive est fine
Implants sous-périostés
Placés sur la surface de l’os, sous le périoste (la membrane recouvrant l’os). Ils sont utilisés extrêmement rarement, uniquement en cas d’atrophie osseuse sévère où l’augmentation n’est pas possible. Ils ne représentent pas le standard actuel de traitement.
Implants zygomatiques
Insérés dans l’os zygomatique (pommette), utilisés en cas d’atrophie maxillaire sévère où il n’y a pas assez d’os pour des implants conventionnels et où l’augmentation n’est pas faisable. C’est une alternative avancée pour les réhabilitations de type All-on-4.
Chronologie complète : de la consultation à la dent définitive
Semaine 0 : Consultation et diagnostic
- Examen clinique, CBCT, plan de traitement
- Discussion sur les options, les prix, le calendrier
- Signature du consentement éclairé
Semaines 1–2 : Préparation (si nécessaire)
- Traitement des caries ou des foyers d’infection
- Détartrage et hygiène professionnelle
- Éventuelle extraction de la dent compromise (avec attente de 6 à 8 semaines pour la cicatrisation, ou pose immédiate)
Le jour de l’intervention : Insertion de l’implant
- La procédure se réalise sous anesthésie locale (identique à celle utilisée pour les obturations)
- La sédation consciente est disponible pour les patients anxieux
- Durée : 30 à 60 minutes par implant
- Incision de la gencive, préparation du lit osseux avec des forets de diamètres progressifs, insertion de l’implant, suture
Mois 1–6 : L’ostéointégration
C’est la phase critique pendant laquelle l’implant se « soude » à l’os. L’ostéointégration signifie la formation d’un contact direct entre la surface en titane de l’implant et l’os nouvellement formé — sans aucun tissu intermédiaire.
- Mandibule (mâchoire inférieure) : ostéointégration en 2 à 3 mois (l’os est plus dense)
- Maxillaire (mâchoire supérieure) : ostéointégration en 4 à 6 mois (l’os est moins dense)
Après l’ostéointégration : La phase prothétique
- Découverte de l’implant (petite incision pour exposer le pilier de cicatrisation)
- Empreinte (numérique ou classique)
- Réalisation de la couronne définitive en laboratoire (7 à 14 jours)
- Fixation de la couronne sur l’implant (cimentation ou vissage)
À quoi s’attendre le jour de l’intervention
Avant l’intervention
- Prenez un repas léger 2 heures avant
- Prenez les médicaments prescrits (généralement un antibiotique prophylactique 1 heure avant)
- Évitez l’alcool dans les 24 heures précédentes
- Habillez-vous confortablement
Pendant l’intervention
- Vous serez parfaitement éveillé, mais ne ressentirez pas de douleur grâce à l’anesthésie
- Vous ressentirez de la pression et des vibrations — c’est normal
- La communication avec le médecin est possible tout au long de la procédure
- Durée : 30 à 60 minutes par implant (cas simples)
Immédiatement après l’intervention
- L’anesthésie se maintient 2 à 4 heures
- Vous recevrez des instructions écrites de soins postopératoires
- Ne conduisez pas si vous avez reçu une sédation consciente
- Appliquez de la glace à l’extérieur, 15 minutes par heure, pendant les 6 premières heures
Soins postopératoires
Les premières 24 heures
- Glace — compresses froides sur la joue, 15 minutes avec pauses de 15 minutes, pour réduire l’oedème
- Ne rincez pas et ne crachez pas avec force — cela pourrait déloger le caillot sanguin
- Régime liquide ou semi-liquide — soupe tiède (pas brûlante), yaourt, purées
- Ne fumez pas — le tabac compromet la cicatrisation
- Médication : antibiotique (si prescrit), anti-inflammatoire (ibuprofène 400–600 mg toutes les 8 heures), paracétamol si nécessaire
La première semaine
- Alimentation molle — pâtes, riz, oeufs durs, viande hachée, bananes, avocat
- Hygiène bucco-dentaire — brossage doux dans le reste de la bouche, éviter la zone de l’implant. Rinçage doux à la chlorhexidine 0,12 % 2 fois par jour
- L’oedème (gonflement) atteint son maximum à 48–72 heures, puis diminue progressivement
- Les ecchymoses peuvent apparaître sur la joue — elles sont normales et disparaissent en 7 à 10 jours
- Retrait des fils — à 7–14 jours
Le premier mois
- Retour progressif à l’alimentation normale
- Éviter les aliments très durs ou croquants dans la zone de l’implant
- Continuer l’hygiène bucco-dentaire attentive
- Contrôle chez le médecin à 2 semaines
La douleur — ce qui est normal et ce qui ne l’est pas
Normal
- Inconfort léger à modéré pendant les 3 à 5 premiers jours, contrôlable avec de l’ibuprofène ou du paracétamol
- Sensibilité à la pression dans la zone de l’implant pendant 1 à 2 semaines
- Oedème modéré, maximum les jours 2–3
Signaux d’alarme — contactez le médecin
- Douleur intense qui s’aggrave après le jour 3–4 (au lieu de s’améliorer)
- Fièvre supérieure à 38,5 °C persistant plus de 24 heures
- Suppuration (pus) au niveau de la zone d’intervention
- Saignement actif qui ne s’arrête pas avec une compression douce après 30 minutes
- Engourdissement persistant de la lèvre ou du menton (possible lésion du nerf)
- L’implant semble mobile
Combien de temps avant de pouvoir manger normalement ?
- Jour 0–3 : Liquides et semi-liquides (soupe, smoothie, yaourt)
- Jours 3–7 : Aliments mous (pâtes, riz, oeuf, poisson)
- Semaines 2–4 : Aliments semi-solides (viande tendre, légumes cuits)
- Après 1 mois : Presque tout, en évitant seulement les aliments très durs directement sur la zone de l’implant
- Après la prothèse définitive : Alimentation normale, sans restrictions significatives
L’ostéointégration — le processus essentiel
L’ostéointégration est le processus biologique par lequel l’os se forme en contact direct avec la surface de l’implant, créant une liaison solide et stable. Il a été décrit pour la première fois par le Prof. Per-Ingvar Brånemark dans les années 1960 et reste le fondement de toute l’implantologie moderne.
Qu’est-ce qui influence l’ostéointégration ?
- La stabilité primaire — dans quelle mesure l’implant est solidement ancré dans l’os immédiatement après l’insertion
- La qualité de l’os — l’os dense (mandibule antérieure) s’intègre plus rapidement que l’os spongieux (maxillaire postérieur)
- La surface de l’implant — les surfaces modernes (SLA, TiUnite, Xpeed) accélèrent l’ostéointégration
- Le tabagisme — réduit le flux sanguin au niveau osseux, ralentissant la cicatrisation
- Le diabète non contrôlé — affecte le métabolisme osseux
- La surcharge — des forces prématurées sur l’implant peuvent empêcher l’ostéointégration
Que pouvez-vous faire pour favoriser l’ostéointégration ?
- Ne fumez pas (ou réduisez au minimum) au moins 4 semaines avant et après l’intervention
- Maintenez la glycémie sous contrôle si vous êtes diabétique
- Respectez le régime mou pendant la période recommandée
- N’appuyez pas sur la zone de l’implant avec la langue ou avec la prothèse amovible
- Prenez les compléments prescrits (vitamine D, calcium, si indiqués)
Le programme de contrôles
Un implant ne se termine pas à l’insertion. Le suivi est essentiel :
| Moment | Ce qui est vérifié |
|---|---|
| 2 semaines | Cicatrisation des tissus mous, retrait des fils |
| 1 mois | Évaluation clinique, éventuelles radiographies |
| 3 mois | Évaluation de l’ostéointégration (mandibule) |
| 4–6 mois | Évaluation de l’ostéointégration (maxillaire), début de la phase prothétique |
| 6 mois après la pose de la prothèse | Premier contrôle de routine |
| Annuel | Contrôle clinique + radiographie périapicale |
Conclusion
Un implant dentaire est une procédure de routine en dentisterie moderne, avec des taux de réussite supérieurs à 95 %. Une préparation adéquate, le choix d’un médecin expérimenté, le respect des consignes postopératoires et le programme de contrôles sont les facteurs qui font la différence entre un bon résultat et un résultat excellent.
Si vous envisagez un implant dentaire, la première étape est une consultation avec un spécialiste en implantologie, qui évaluera votre situation clinique et vous proposera un plan de traitement personnalisé. Trouvez un spécialiste dans l’annuaire des cliniques ClickDent ou demandez directement une évaluation personnalisée.
