La decisione di sottoporsi a un impianto dentale è importante — sia dal punto di vista medico che finanziario. Comprendere cosa comporta la procedura, come prepararsi, cosa aspettarsi e come si svolge il recupero ti aiuterà a prendere una decisione informata e a ottenere i migliori risultati.
Questa guida copre tutto: dalla valutazione iniziale e le controindicazioni, fino a cosa succede il giorno dell’intervento e come si vive con un impianto dentale.
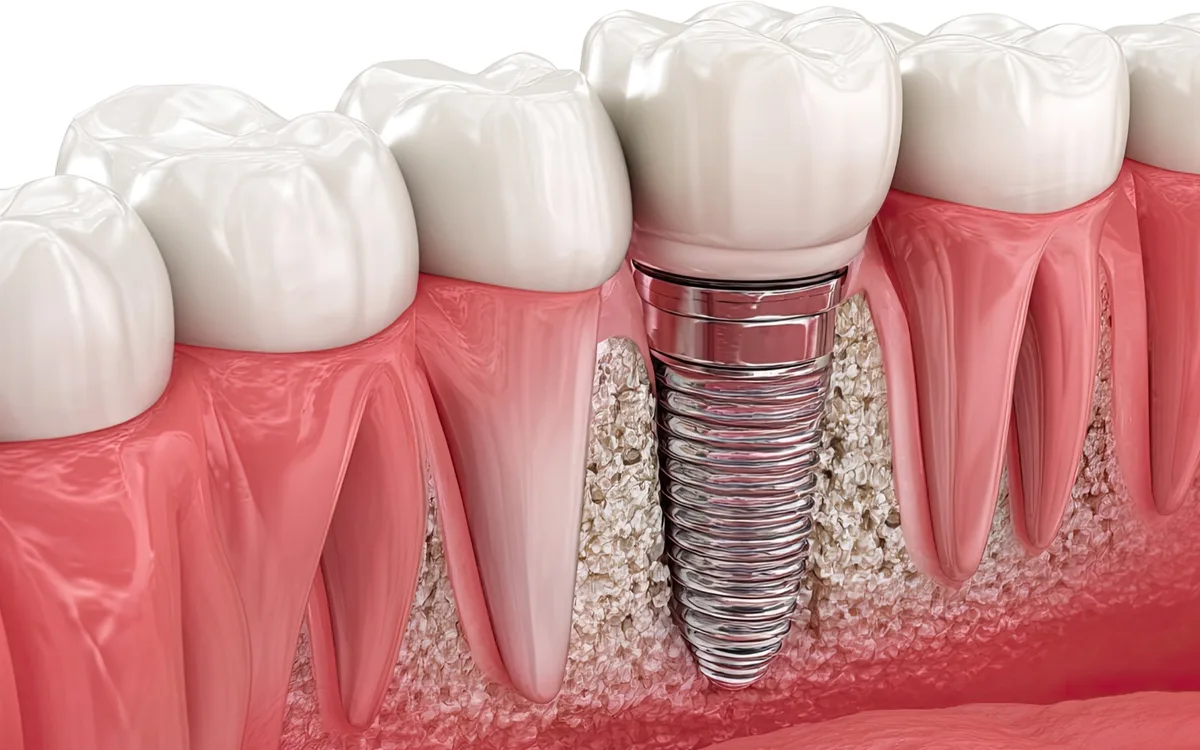
La valutazione medica prima dell’impianto
Prima di qualsiasi procedura implantare, il medico effettuerà una valutazione completa che include:
L’esame clinico
- Valutazione dello stato generale del cavo orale
- Analisi dei denti rimasti, della gengiva e dell’occlusione (il modo in cui i denti si incontrano)
- Valutazione dell’igiene orale — un’igiene carente deve essere corretta prima dell’impianto
- Identificazione dei focolai infettivi (denti con granuloma, parodontite attiva)
Indagini diagnostiche per immagini
- Radiografia panoramica (OPG) — offre una visione d’insieme di entrambe le arcate, dei seni mascellari e delle strutture anatomiche importanti
- CBCT (Cone Beam CT) — tomografia 3D a dosi ridotte di radiazioni, essenziale per la misurazione precisa dell’osso disponibile in altezza, larghezza e densità
- La CBCT non è opzionale — è lo standard minimo di diagnostica per la corretta pianificazione di un impianto
Analisi del sangue
Il medico può richiedere:
- Emocromo completo
- Glicemia e HbA1c (per i pazienti diabetici)
- Coagulogramma (per i pazienti in terapia anticoagulante)
- Calcemia e vitamina D (in casi selezionati)
Valutazione dello stato generale di salute
Informa il medico riguardo:
- Tutti i farmaci che assumi
- Malattie croniche (diabete, ipertensione, malattie cardiache, osteoporosi)
- Allergie (ai farmaci, ai metalli — sebbene l’allergia al titanio sia estremamente rara)
- Il fumo — quante sigarette al giorno, da quanti anni
- Trattamenti odontoiatrici precedenti ed esperienze con l’anestesia
Quando NON puoi fare un impianto dentale
Esistono controindicazioni assolute e relative. È importante conoscerle:
Controindicazioni assolute
Queste rendono l’impianto impossibile o estremamente rischioso:
- Radioterapia recente nella zona della testa e del collo — alto rischio di osteoradionecrosi. Si raccomanda di attendere almeno 12–24 mesi dopo la fine della radioterapia, con valutazione individualizzata.
- Trattamento attivo con bifosfonati endovenosi (acido zoledronico, pamidronato) — rischio di osteonecrosi mascellare da farmaci (MRONJ). I bifosfonati orali (per l’osteoporosi) presentano un rischio minore, ma richiedono una valutazione attenta.
- Malattie ematologiche gravi con disturbi maggiori della coagulazione non controllati
- Immunodepressione severa — trapiantati in forte immunosoppressione, chemioterapia attiva
Controindicazioni relative (gestibili)
Queste richiedono precauzione aggiuntiva, ma non escludono automaticamente l’impianto:
- Diabete mellito — se ben controllato (HbA1c < 7–8%), il tasso di successo degli impianti è comparabile a quello dei pazienti non diabetici. Il diabete non controllato aumenta significativamente il rischio di fallimento.
- Il fumo — i fumatori hanno un tasso di fallimento del 5–10% superiore. La riduzione o la cessazione del fumo 2–4 settimane prima e dopo l’intervento migliora significativamente la prognosi.
- Il bruxismo (digrignamento dei denti) — non controindica l’impianto, ma richiede l’uso di un bite notturno dopo la protesizzazione.
- Malattia parodontale attiva — deve essere trattata e stabilizzata prima dell’impianto. La parodontite non trattata è un fattore di rischio maggiore per la perimplantite.
- Osso insufficiente — non è una controindicazione, ma un problema risolvibile tramite aumento osseo o rialzo del seno mascellare.
Tipi di impianti dentali
Impianti endossei (standard)
Rappresentano oltre il 95% degli impianti utilizzati oggi. Vengono inseriti direttamente nell’osso mascellare, hanno forma di vite e sono fabbricati in:
- Titanio (il più frequente) — biocompatibile, si osteointegra eccellentemente, utilizzato da oltre 50 anni
- Zirconio (ceramica) — opzione per i pazienti che desiderano una soluzione al 100% senza metallo, esteticamente superiore nella zona frontale dove la gengiva è sottile
Impianti subperiostali
Posizionati sulla superficie dell’osso, sotto il periostio (la membrana che ricopre l’osso). Vengono utilizzati estremamente raramente, solo in casi di atrofia ossea severa dove l’aumento non è possibile. Non rappresentano lo standard attuale di trattamento.
Impianti zigomatici
Inseriti nell’osso zigomatico (zigomo), utilizzati in casi di atrofia mascellare severa dove non c’è sufficiente osso per impianti convenzionali e l’aumento non è fattibile. Sono un’alternativa avanzata per riabilitazioni tipo All-on-4.
Cronologia completa: dal consulto al dente finale
Settimana 0: Consulto e diagnosi
- Esame clinico, CBCT, piano di trattamento
- Discussione su opzioni, prezzi, tempistiche
- Firma del consenso informato
Settimane 1–2: Preparazione (se necessaria)
- Trattamento delle carie o dei focolai infettivi
- Detartrasi e igienizzazione professionale
- Eventuale estrazione del dente compromesso (con attesa di 6–8 settimane per la guarigione, o inserimento immediato)
Il giorno dell’intervento: Inserimento dell’impianto
- La procedura si esegue sotto anestesia locale (identica a quella usata per le otturazioni)
- La sedazione cosciente è disponibile per i pazienti ansiosi
- Durata: 30–60 minuti per impianto
- Incisione della gengiva, preparazione della sede ossea con frese di diametri progressivi, inserimento dell’impianto, sutura
Mesi 1–6: L’osteointegrazione
Questa è la fase critica in cui l’impianto si “salda” all’osso. L’osteointegrazione significa la formazione di un contatto diretto tra la superficie di titanio dell’impianto e l’osso neoformato — senza alcun tessuto intermediario.
- Mandibola (arcata inferiore): osteointegrazione in 2–3 mesi (l’osso è più denso)
- Mascella (arcata superiore): osteointegrazione in 4–6 mesi (l’osso è meno denso)
Dopo l’osteointegrazione: La fase protesica
- Scoprimento dell’impianto (una piccola incisione per esporre il moncone di guarigione)
- Impronta (digitale o classica)
- Realizzazione della corona definitiva in laboratorio (7–14 giorni)
- Fissaggio della corona sull’impianto (cementazione o avvitamento)
Cosa aspettarsi il giorno dell’intervento
Prima dell’intervento
- Mangia un pasto leggero 2 ore prima
- Assumi i farmaci prescritti (di solito un antibiotico profilattico 1 ora prima)
- Evita l’alcol nelle 24 ore precedenti
- Vestiti in modo confortevole
Durante l’intervento
- Sarai completamente sveglio, ma non sentirai dolore grazie all’anestesia
- Sentirai pressione e vibrazioni — questo è normale
- La comunicazione con il medico è possibile durante tutta la procedura
- Durata: 30–60 minuti per impianto (casi semplici)
Subito dopo l’intervento
- L’anestesia si mantiene per 2–4 ore
- Riceverai istruzioni scritte per la cura postoperatoria
- Non guidare se hai ricevuto sedazione cosciente
- Applica ghiaccio all’esterno, 15 minuti ogni ora, nelle prime 6 ore
Cura postoperatoria
Le prime 24 ore
- Ghiaccio — impacchi freddi sulla guancia, 15 minuti con pause di 15 minuti, per ridurre il gonfiore
- Non sciacquare e non sputare con forza — si potrebbe spostare il coagulo di sangue
- Dieta liquida o semiliquida — zuppa tiepida (non bollente), yogurt, puree
- Non fumare — il fumo compromette la guarigione
- Terapia farmacologica: antibiotico (se prescritto), antinfiammatorio (ibuprofene 400–600 mg ogni 8 ore), paracetamolo se necessario
La prima settimana
- Alimentazione morbida — pasta, riso, uova sode, carne macinata, banane, avocado
- Igiene orale — spazzolamento delicato nel resto della bocca, evitando la zona dell’impianto. Risciacquo delicato con clorexidina 0,12% 2 volte al giorno
- Il gonfiore raggiunge il massimo a 48–72 ore, poi si riduce gradualmente
- Gli ematomi possono apparire sulla guancia — sono normali e scompaiono in 7–10 giorni
- Rimozione dei punti — a 7–14 giorni
Il primo mese
- Ritorno graduale all’alimentazione normale
- Evitare alimenti molto duri o croccanti nella zona dell’impianto
- Continuare l’igiene orale attenta
- Controllo dal medico a 2 settimane
Dolore — cosa è normale e cosa no
Normale
- Disagio lieve-moderato nei primi 3–5 giorni, controllabile con ibuprofene o paracetamolo
- Sensibilità alla pressione nella zona dell’impianto per 1–2 settimane
- Gonfiore moderato, massimo nei giorni 2–3
Segnali d’allarme — contatta il medico
- Dolore intenso che peggiora dopo il giorno 3–4 (invece di migliorare)
- Febbre sopra 38,5°C che persiste per più di 24 ore
- Suppurazione (pus) dalla zona dell’intervento
- Sanguinamento attivo che non si ferma con compressione delicata dopo 30 minuti
- Intorpidimento persistente del labbro o del mento (possibile lesione del nervo)
- L’impianto si sente mobile
Quanto tempo prima di poter mangiare normalmente?
- Giorno 0–3: Liquidi e semiliquidi (zuppa, frullato, yogurt)
- Giorni 3–7: Alimenti morbidi (pasta, riso, uovo, pesce)
- Settimane 2–4: Alimenti semisolidi (carne morbida, verdure cotte)
- Dopo 1 mese: Quasi tutto, evitando solo alimenti molto duri direttamente sulla zona dell’impianto
- Dopo la protesizzazione definitiva: Alimentazione normale, senza restrizioni significative
L’osteointegrazione — il processo essenziale
L’osteointegrazione è il processo biologico attraverso il quale l’osso si forma a contatto diretto con la superficie dell’impianto, creando un legame solido e stabile. Fu descritto per la prima volta dal Prof. Per-Ingvar Brånemark negli anni ‘60 e rimane il fondamento dell’intera implantologia moderna.
Cosa influenza l’osteointegrazione?
- Stabilità primaria — quanto saldamente l’impianto sta nell’osso subito dopo l’inserimento
- Qualità dell’osso — l’osso denso (mandibola anteriore) si integra più rapidamente dell’osso spongioso (mascella posteriore)
- Superficie dell’impianto — le superfici moderne (SLA, TiUnite, Xpeed) accelerano l’osteointegrazione
- Il fumo — riduce il flusso sanguigno a livello osseo, rallentando la guarigione
- Diabete non controllato — influisce sul metabolismo osseo
- Sovraccarico — forze premature sull’impianto possono impedire l’osteointegrazione
Cosa puoi fare per favorire l’osteointegrazione?
- Non fumare (o riduci al minimo) almeno 4 settimane prima e dopo l’intervento
- Mantieni la glicemia sotto controllo se sei diabetico
- Rispetta la dieta morbida nel periodo raccomandato
- Non premere sulla zona dell’impianto con la lingua o con la protesi mobile
- Assumi gli integratori prescritti (vitamina D, calcio, se indicati)
Il calendario dei controlli
Un impianto non si conclude con l’inserimento. Il monitoraggio è essenziale:
| Momento | Cosa si verifica |
|---|---|
| 2 settimane | Guarigione dei tessuti molli, rimozione punti |
| 1 mese | Valutazione clinica, eventuali radiografie |
| 3 mesi | Valutazione osteointegrazione (mandibola) |
| 4–6 mesi | Valutazione osteointegrazione (mascella), inizio fase protesica |
| 6 mesi dopo la protesizzazione | Primo controllo di routine |
| Annuale | Controllo clinico + radiografia periapicale |
Conclusione
Un impianto dentale è una procedura di routine nell’odontoiatria moderna, con tassi di successo superiori al 95%. La preparazione adeguata, la scelta di un medico esperto, il rispetto delle indicazioni postoperatorie e il programma di controlli sono i fattori che fanno la differenza tra un risultato buono e uno eccellente.
Se stai pensando a un impianto dentale, il primo passo è un consulto con uno specialista in implantologia, che valuterà la tua situazione clinica e ti proporrà un piano di trattamento personalizzato. Trova uno specialista nella directory delle cliniche ClickDent o richiedi direttamente una valutazione personalizzata.
