De beslissing om een tandimplantaat te laten plaatsen is een belangrijke — zowel vanuit medisch als financieel oogpunt. Begrijpen wat de procedure inhoudt, hoe u zich voorbereidt, wat u kunt verwachten en hoe het herstel verloopt, zal u helpen een weloverwogen beslissing te nemen en de beste resultaten te behalen.
Deze gids behandelt alles: van de initiële evaluatie en contra-indicaties tot wat er op de dag van de ingreep gebeurt en hoe het leven met een tandimplantaat eruitziet.
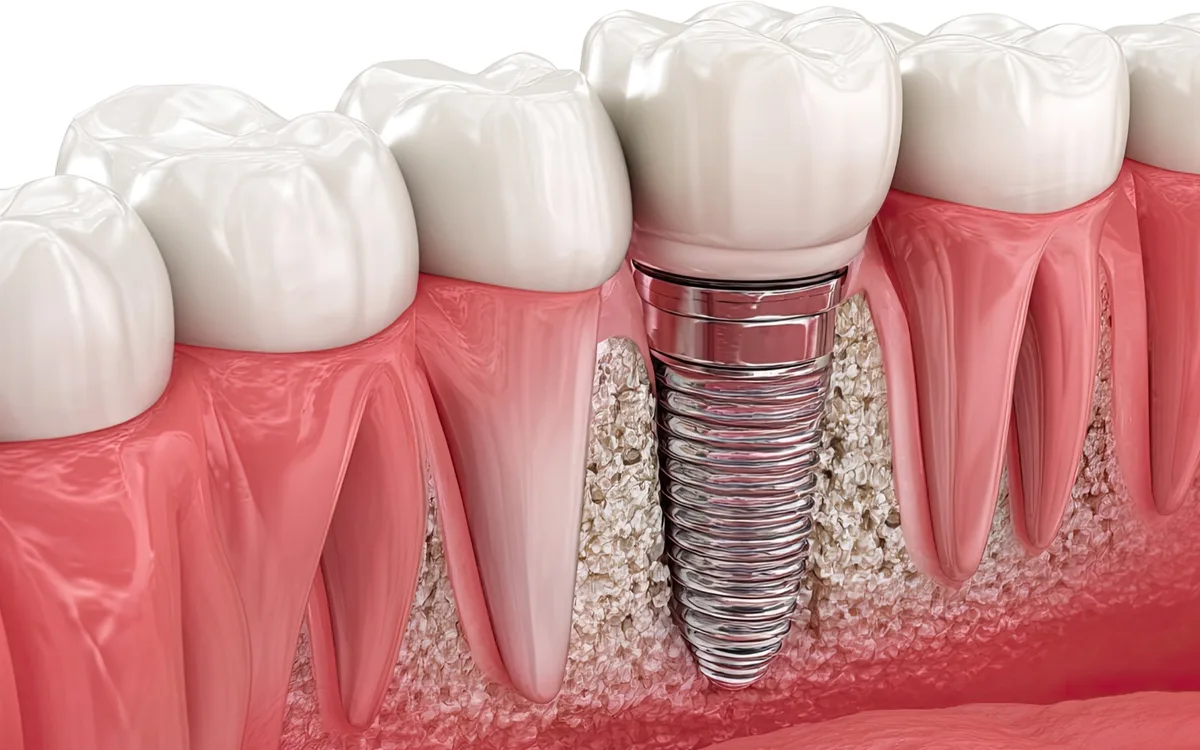
Medische evaluatie vóór het implantaat
Vóór elke implantaatprocedure voert de arts een volledige evaluatie uit die het volgende omvat:
Klinisch onderzoek
- Evaluatie van de algemene staat van de mondholte
- Analyse van de resterende tanden, het tandvlees en de occlusie (de manier waarop de tanden samenkomen)
- Evaluatie van de mondhygiëne — onvoldoende hygiëne moet worden gecorrigeerd vóór implantatie
- Identificatie van infectiehaarden (tanden met granuloom, actieve parodontitis)
Beeldvormend onderzoek
- Panoramische röntgenfoto (OPG) — biedt een overzicht van beide kaken, de sinussen en de belangrijke anatomische structuren
- CBCT (Cone Beam CT) — 3D-tomografie met lage stralingsdoses, essentieel voor de nauwkeurige meting van het beschikbare bot in hoogte, breedte en dichtheid
- CBCT is niet optioneel — het is de minimale diagnostische standaard voor de correcte planning van een implantaat
Bloedonderzoek
De arts kan het volgende aanvragen:
- Volledig bloedbeeld
- Bloedsuiker en HbA1c (voor diabetische patiënten)
- Stollingsonderzoek (voor patiënten die antistollingsmiddelen gebruiken)
- Calciumgehalte en vitamine D (in geselecteerde gevallen)
Evaluatie van de algemene gezondheidstoestand
Informeer de arts over:
- Alle medicijnen die u gebruikt
- Chronische ziekten (diabetes, hypertensie, hartaandoeningen, osteoporose)
- Allergieën (voor medicijnen, voor metalen — hoewel allergie voor titanium uiterst zeldzaam is)
- Roken — hoeveel sigaretten per dag, hoeveel jaar
- Eerdere tandheelkundige behandelingen en ervaringen met verdoving
Wanneer u GEEN tandimplantaat kunt krijgen
Er zijn absolute en relatieve contra-indicaties. Het is belangrijk deze te kennen:
Absolute contra-indicaties
Deze maken implantatie onmogelijk of uiterst riskant:
- Recente radiotherapie in het hoofd-halsgebied — groot risico op osteoradionecrose. Er wordt aanbevolen minimaal 12–24 maanden te wachten na beëindiging van de radiotherapie, met individuele beoordeling.
- Actieve behandeling met intraveneuze bisfosfonaten (zoledroninezuur, pamidronaat) — risico op medicamenteuze osteonecrose van de kaak (MRONJ). Orale bisfosfonaten (voor osteoporose) vormen een lager risico, maar vereisen zorgvuldige evaluatie.
- Ernstige hematologische aandoeningen met ongecontroleerde grote stollingstoornissen
- Ernstige immunodepressie — transplantatiepatiënten onder zware immunosuppressie, actieve chemotherapie
Relatieve contra-indicaties (beheersbaar)
Deze vereisen extra voorzichtigheid, maar sluiten implantatie niet automatisch uit:
- Diabetes mellitus — als deze goed onder controle is (HbA1c < 7–8%), is het slagingspercentage van implantaten vergelijkbaar met niet-diabetische patiënten. Ongecontroleerde diabetes verhoogt het risico op falen aanzienlijk.
- Roken — rokers hebben een 5–10% hoger faalpercentage. Het verminderen of stoppen met roken 2–4 weken vóór en na de ingreep verbetert de prognose aanzienlijk.
- Bruxisme (tandenknarsen) — contra-indiceert het implantaat niet, maar vereist het dragen van een nachtbitje na prothetische restauratie.
- Actieve parodontale ziekte — moet worden behandeld en gestabiliseerd vóór implantatie. Onbehandelde parodontitis is een belangrijke risicofactor voor peri-implantitis.
- Onvoldoende bot — is geen contra-indicatie, maar een oplosbaar probleem door botaugmentatie of sinuslift.
Types tandimplantaten
Endossale implantaten (standaard)
Vertegenwoordigen meer dan 95% van de implantaten die vandaag worden gebruikt. Ze worden rechtstreeks in het kaakbot geplaatst, hebben een schroefvorm en zijn vervaardigd uit:
- Titanium (meest voorkomend) — biocompatibel, integreert uitstekend, wordt al meer dan 50 jaar gebruikt
- Zirkonium (keramiek) — optie voor patiënten die een 100% metaalvrije oplossing wensen, esthetisch superieur in het frontale gebied waar het tandvlees dun is
Subperiostale implantaten
Geplaatst op het botoppervlak, onder het periost (het membraan dat het bot bedekt). Worden uiterst zelden gebruikt, alleen in gevallen van ernstige botatrofie waar augmentatie niet mogelijk is. Vormen niet de huidige behandelstandaard.
Zygomatische implantaten
Geplaatst in het zygomatische bot (jukbeen), gebruikt in gevallen van ernstige maxillaire atrofie waar onvoldoende bot is voor conventionele implantaten en augmentatie niet haalbaar is. Een geavanceerd alternatief voor All-on-4-type rehabilitaties.
Volledige chronologie: van consult tot definitieve tand
Week 0: Consult en diagnose
- Klinisch onderzoek, CBCT, behandelplan
- Bespreking van opties, prijzen, tijdlijn
- Ondertekening van de informed consent
Weken 1–2: Voorbereiding (indien nodig)
- Behandeling van cariës of infectiehaarden
- Professionele gebitsreiniging
- Eventuele extractie van de aangetaste tand (met 6–8 weken wachttijd voor genezing, of onmiddellijke plaatsing)
De dag van de ingreep: Plaatsing van het implantaat
- De procedure wordt uitgevoerd onder lokale anesthesie (identiek aan die voor vullingen)
- Bewuste sedatie is beschikbaar voor angstige patiënten
- Duur: 30–60 minuten per implantaat
- Incisie van het tandvlees, voorbereiding van de botholte met boren van progressieve diameters, plaatsing van het implantaat, hechting
Maanden 1–6: Osteo-integratie
Dit is de kritieke fase waarin het implantaat zich “hecht” aan het bot. Osteo-integratie betekent de vorming van direct contact tussen het titaniumoppervlak van het implantaat en het nieuw gevormde bot — zonder enig tussenliggend weefsel.
- Onderkaak (mandibula): osteo-integratie in 2–3 maanden (het bot is dichter)
- Bovenkaak (maxilla): osteo-integratie in 4–6 maanden (het bot is minder dicht)
Na osteo-integratie: Prothetische fase
- Onthulling van het implantaat (een kleine incisie om het genezingsabutment bloot te leggen)
- Afdruk (digitaal of conventioneel)
- Vervaardiging van de definitieve kroon in het laboratorium (7–14 dagen)
- Bevestiging van de kroon op het implantaat (cementering of verschroeven)
Wat te verwachten op de dag van de ingreep
Vóór de ingreep
- Eet een lichte maaltijd 2 uur van tevoren
- Neem de voorgeschreven medicijnen (meestal een profylactisch antibioticum 1 uur van tevoren)
- Vermijd alcohol 24 uur van tevoren
- Draag comfortabele kleding
Tijdens de ingreep
- U bent volledig bij bewustzijn, maar voelt geen pijn dankzij de anesthesie
- U voelt druk en trillingen — dit is normaal
- Communicatie met de arts is gedurende de hele procedure mogelijk
- Duur: 30–60 minuten per implantaat (eenvoudige gevallen)
Direct na de ingreep
- De anesthesie houdt 2–4 uur aan
- U ontvangt schriftelijke instructies voor postoperatieve zorg
- Rijd niet als u bewuste sedatie hebt gehad
- Breng ijs aan op de buitenkant, 15 minuten per uur, gedurende de eerste 6 uren
Postoperatieve zorg
De eerste 24 uur
- Ijs — koude kompressen op de wang, 15 minuten met pauzes van 15 minuten, om zwelling te verminderen
- Niet spoelen en niet krachtig spugen — het bloedstolsel kan losraken
- Vloeibaar of halfvloeibaar dieet — warme soep (niet heet), yoghurt, purees
- Niet roken — roken belemmert de genezing
- Medicatie: antibioticum (indien voorgeschreven), ontstekingsremmer (ibuprofen 400–600 mg elke 8 uur), paracetamol indien nodig
De eerste week
- Zacht voedsel — pasta, rijst, gekookte eieren, gehakt, bananen, avocado
- Mondhygiëne — voorzichtig poetsen in de rest van de mond, vermijd het implantaatgebied. Voorzichtig spoelen met chloorhexidine 0,12% tweemaal daags
- Zwelling bereikt het maximum na 48–72 uur en neemt daarna geleidelijk af
- Blauwe plekken kunnen op de wang verschijnen — ze zijn normaal en verdwijnen binnen 7–10 dagen
- Hechtingen verwijderen — na 7–14 dagen
De eerste maand
- Geleidelijke terugkeer naar normaal voedsel
- Vermijd zeer hard of knapperig voedsel in het implantaatgebied
- Voortzetting van zorgvuldige mondhygiëne
- Controle bij de arts na 2 weken
Pijn — wat is normaal en wat niet
Normaal
- Licht tot matig ongemak gedurende de eerste 3–5 dagen, beheersbaar met ibuprofen of paracetamol
- Gevoeligheid bij druk in het implantaatgebied gedurende 1–2 weken
- Matige zwelling, maximaal op dag 2–3
Alarmsignalen — neem contact op met de arts
- Intense pijn die verergert na dag 3–4 (in plaats van te verbeteren)
- Koorts boven 38,5°C die langer dan 24 uur aanhoudt
- Etter (pus) uit het operatiegebied
- Actieve bloeding die niet stopt met zachte druk na 30 minuten
- Aanhoudende gevoelloosheid van de lip of kin (mogelijke zenuwbeschadiging)
- Het implantaat voelt los aan
Hoe lang duurt het voordat u normaal kunt eten?
- Dag 0–3: Vloeistoffen en halfvloeibaar (soep, smoothie, yoghurt)
- Dag 3–7: Zacht voedsel (pasta, rijst, ei, vis)
- Week 2–4: Halfvast voedsel (zacht vlees, gekookte groenten)
- Na 1 maand: Bijna alles, alleen zeer hard voedsel direct op het implantaatgebied vermijden
- Na definitieve prothetische restauratie: Normaal dieet, zonder significante beperkingen
Osteo-integratie — het essentiële proces
Osteo-integratie is het biologische proces waarbij bot zich vormt in direct contact met het implantaatoppervlak, waardoor een solide en stabiele verbinding ontstaat. Het werd voor het eerst beschreven door Prof. Per-Ingvar Brånemark in de jaren 1960 en blijft het fundament van de gehele moderne implantologie.
Wat beïnvloedt osteo-integratie?
- Primaire stabiliteit — hoe stevig het implantaat in het bot zit direct na plaatsing
- Botkwaliteit — dicht bot (anterieure mandibula) integreert sneller dan sponsachtig bot (posterieure maxilla)
- Implantaatoppervlak — moderne oppervlakken (SLA, TiUnite, Xpeed) versnellen de osteo-integratie
- Roken — vermindert de bloedtoevoer naar het bot, waardoor de genezing vertraagt
- Ongecontroleerde diabetes — beïnvloedt het botmetabolisme
- Overbelasting — vroegtijdige krachten op het implantaat kunnen osteo-integratie belemmeren
Wat kunt u doen om osteo-integratie te bevorderen?
- Niet roken (of tot een minimum beperken) gedurende ten minste 4 weken vóór en na de ingreep
- Bloedsuiker onder controle houden als u diabetisch bent
- Het zachte dieet respecteren gedurende de aanbevolen periode
- Niet drukken op het implantaatgebied met de tong of met een uitneembare prothese
- Voorgeschreven supplementen innemen (vitamine D, calcium, indien geïndiceerd)
Controleschema
Een implantaat eindigt niet bij de plaatsing. Monitoring is essentieel:
| Moment | Wat wordt gecontroleerd |
|---|---|
| 2 weken | Genezing weke delen, hechtingen verwijderen |
| 1 maand | Klinische evaluatie, eventuele röntgenfoto’s |
| 3 maanden | Evaluatie osteo-integratie (onderkaak) |
| 4–6 maanden | Evaluatie osteo-integratie (bovenkaak), start prothetische fase |
| 6 maanden na restauratie | Eerste routinecontrole |
| Jaarlijks | Klinische controle + periapicale röntgenfoto |
Conclusie
Een tandimplantaat is een routineprocedure in de moderne tandheelkunde, met slagingspercentages van meer dan 95%. Adequate voorbereiding, de keuze voor een ervaren arts, het naleven van de postoperatieve instructies en het controleschema zijn de factoren die het verschil maken tussen een goed en een uitstekend resultaat.
Als u nadenkt over een tandimplantaat, is de eerste stap een consult met een specialist in implantologie, die uw klinische situatie zal evalueren en een gepersonaliseerd behandelplan zal voorstellen. Vind een specialist in de ClickDent kliniekengids of vraag direct een gepersonaliseerde evaluatie aan.
